オンコロジー入門

がんは、ギリシャ・ローマ時代から知られている古い病気です。しかし、当時は、がんは臓器自体に異常が起きることで発症すると考えられていました。その後、顕微鏡が発明され、病理所見がみられるようになると、細胞あるいは組織の異常によるものと考えられるようになりました。そして、つい最近まで「がんは細胞・組織の変異による疾患」と考えられていたのです。
ところが、20世紀の後半になり分子生物学が発達するにつれ、遺伝子についての研究が進み、がんは、実は「遺伝子の変異で起こる疾患である」と定義が変わってきました。現在では、スライドのように、遺伝子の変異により細胞が変異し、細胞の変異が組織に変異をもたらし、最終的に臓器の変異となって現れるのががんの本態であると考えられています。
ただ、遺伝子は目でみることができません。実際の臨床では、まず医師が臓器の変異を発見し、その細胞・組織の変異を病理検査等で確かめます。この段階で、がんであるかどうかを診断しています。しかし、将来的には、遺伝子の変異をみてがんを診断することが可能になると思われます。
遺伝子は、遺伝情報を自己複製により子孫に伝えるとともに、複写や翻訳などを通じて、たん白質の構造を決定し、その働きにより形質を発現したり、細胞の特徴を決定づけたりしています。生命を維持する働きの元となるものです。
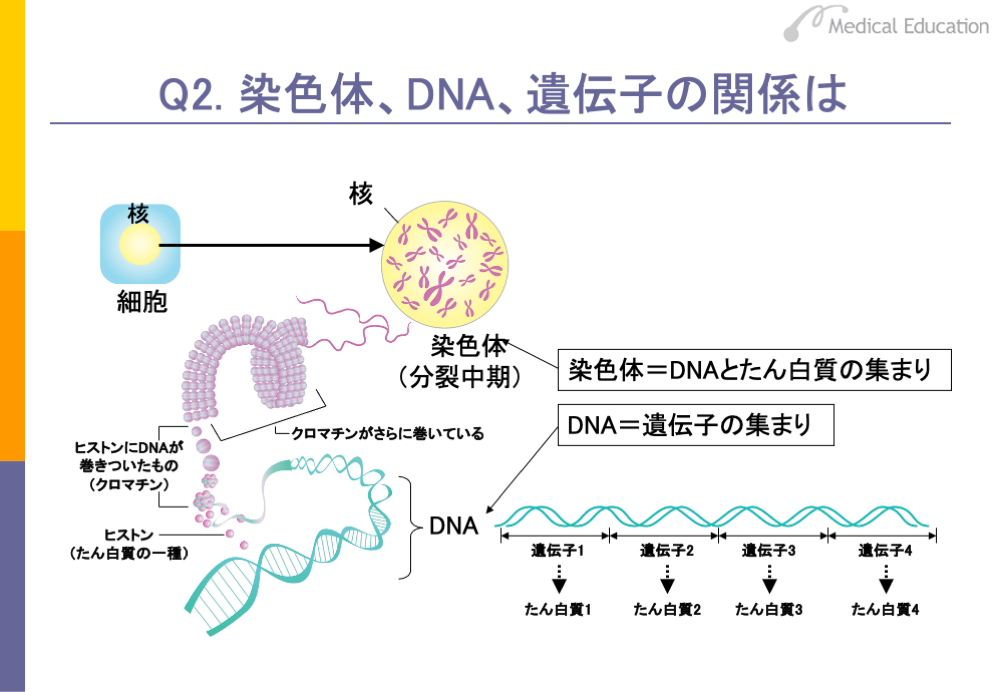
それでは、ここで、染色体、DNA、遺伝子の関係を整理しておきましょう。
細胞が分裂する際には、核の中に染色体が出現します。染色体の構造は、「クロマチン」というものが巻きついた形であることがわかっています。これを詳しくみてみると、クロマチンは、たん白質の一種であるヒストンにDNAが巻きついたような構造になっています。さらに詳しくみると、ヒストンに巻きついたDNAは2本の鎖でできています。遺伝子は、このDNAの上に乗っています。したがって遺伝子の本体はDNAといえます。
最近よくいわれているゲノムとは、この細胞の核の中のDNAに乗っている遺伝子を含めた全遺伝情報のことをいいます。現在では、ヒトのゲノムのほとんどが解読されています。
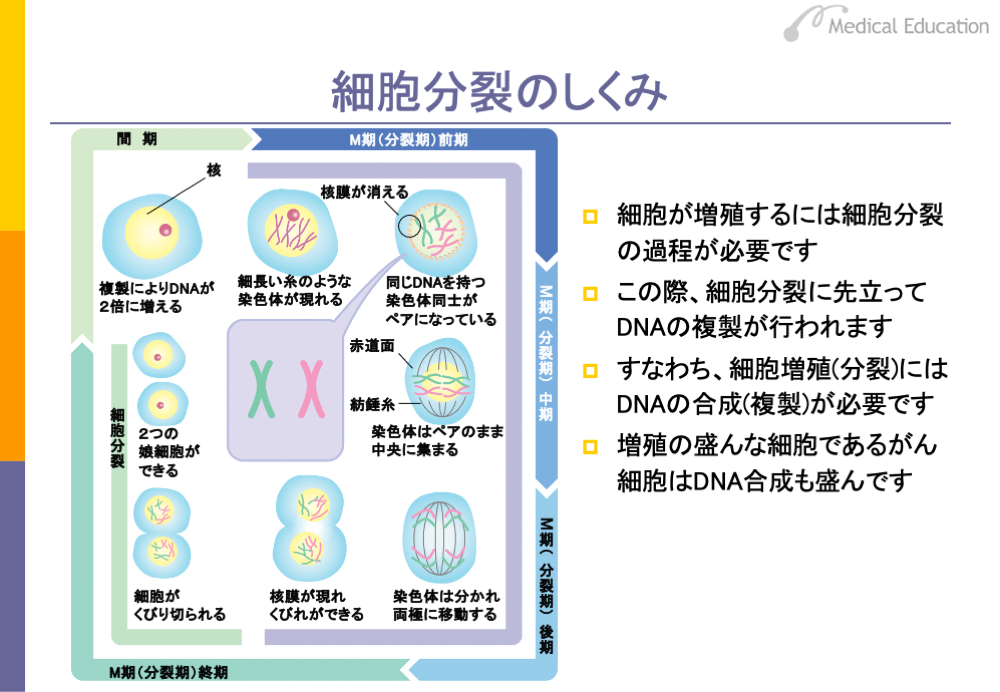
細胞が増殖するためには、細胞が分裂する必要があります。細胞は、G1期、S期、G2期という3つの期からなる間期(interphase)を経て、分裂期であるM期に入り、分裂を始めます。間期では細胞の成長とともにDNAの複製が行われ、M期では体細胞分裂が行われます。スライドに示したようにM期には、染色体が現れ、それが紡錘状に両側に引っ張られ、間にくびれが入り、2つの細胞になります。
重要なのは、この細胞分裂を起こす前の間期に、複製によってDNAが2倍に増える過程があることです。すなわち、細胞分裂にはDNAの合成(複製)が必要であるといえます。したがって、増殖が盛んな細胞は、DNAの合成も盛んであるといえます。がん細胞も、DNAの合成が非常に盛んな細胞であるということができます。
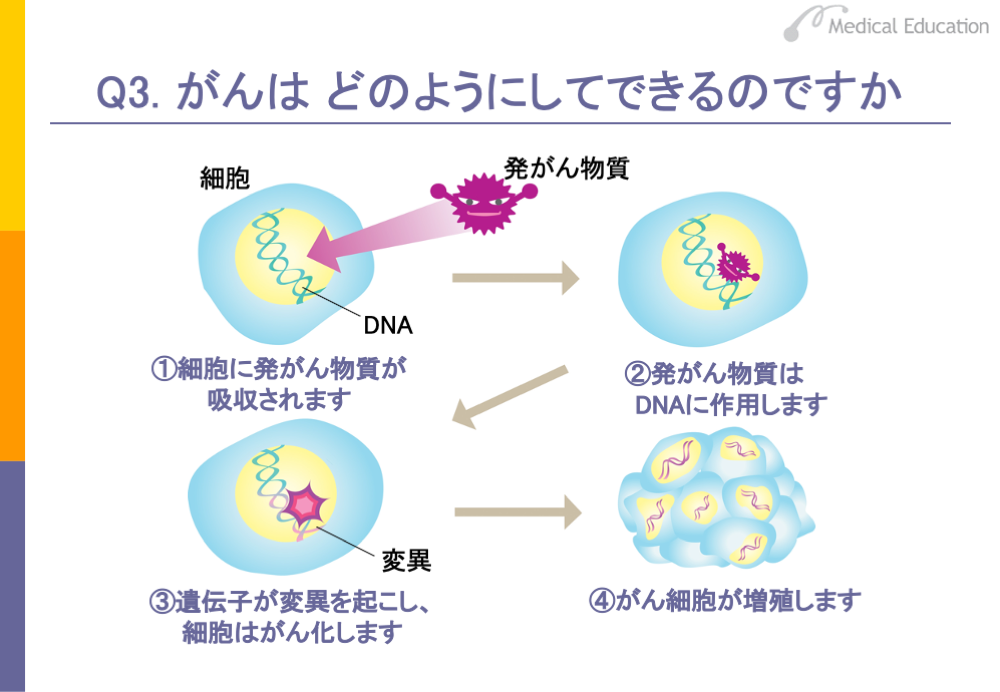
では、がんはどのようにしてできるのか、がんと遺伝子の関係についてみてみましょう。
がんが、発がん物質によって引き起こされるということは、よく知られています。この発がん物質がどこに作用するのかというと、DNAに作用します。発がん物質が細胞に入り込みDNAを傷つけると、遺伝子は変異を起こします。変異が何回か起こることにより、細胞ががんになっていきます。これを「がん化」といいます。がん化した異常な細胞、すなわち「がん細胞」がどんどん増殖し、目にみえるような大きながんの組織になっていきます。
現在では、このように細胞のDNAが傷つき、遺伝子が変異することで、がんになると考えられています。
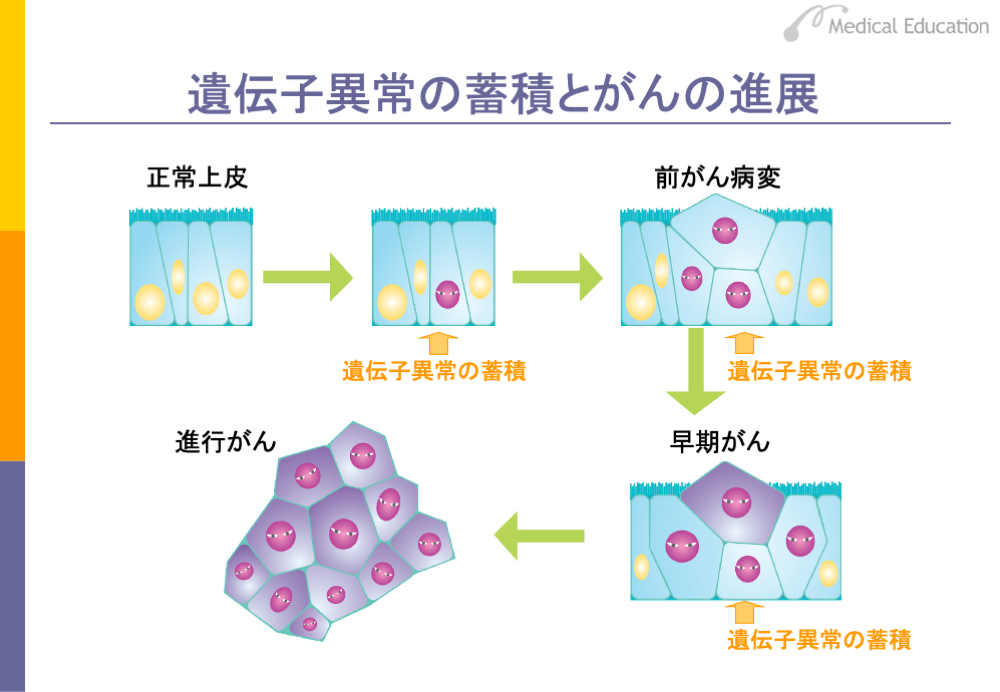
がんは遺伝子の異常で起こる病気です。しかし、遺伝子のどこか1ヵ所が異常を起こしたからといって、すぐにがんになるわけではありません。
スライドでみるように、正常な細胞に遺伝子の異常がいくつか起こり、それが蓄積されていきます。ある程度遺伝子の異常が蓄積されると、「前がん病変」というがんの一歩手前の状態になります。この段階ではまだがんではありません。前がん病変に対して、さらに遺伝子の異常が加わると「早期がん」になります。早期がんにさらに遺伝子の異常が加わることで「進行がん」となり、転移や浸潤を起こす悪性度の高いがんになっていきます。これが、現在考えられているがんができていく過程(システム)です。
つまり、がんという病気は突然起こるわけではなく、遺伝子の異常が蓄積した結果起こる病気であるといえます。

発がん物質が一度DNAに作用しただけでは、がんにはなりません。発がん物質がDNAに何度か作用することで、遺伝子に変異が起き、初めてがんができます。現在ではその段階を、がんの引き金となる「イニシエーション」と、がんを促進させる「プロモーション」の2段階に大きく分けて考えています。
最初のイニシエーションの段階では、正常な細胞に対して発がんウイルスや放射線、化学発がん物質などが作用し、DNAを傷つけ、遺伝子に変異を起こします。「遺伝子の変異」といわれるものです。その結果、前がん病変と呼ばれる状態になります。この段階ではまだがんではなく、がんの前の段階(前がん段階)です。
次のプロモーションの段階では、前がん病変に、喫煙や食塩等のさまざまな有害物質ががん化促進物質として作用し、遺伝子の変異が蓄積されると、正常な細胞分裂の周期が保てなくなり、細胞増殖が起こり、大きながん組織になっていきます。
がんの連続した過程の中で、さらに細い段階に分けて考えることも行われていますが、一般的にはここで述べたような2つの段階に分ける方法がとられています。
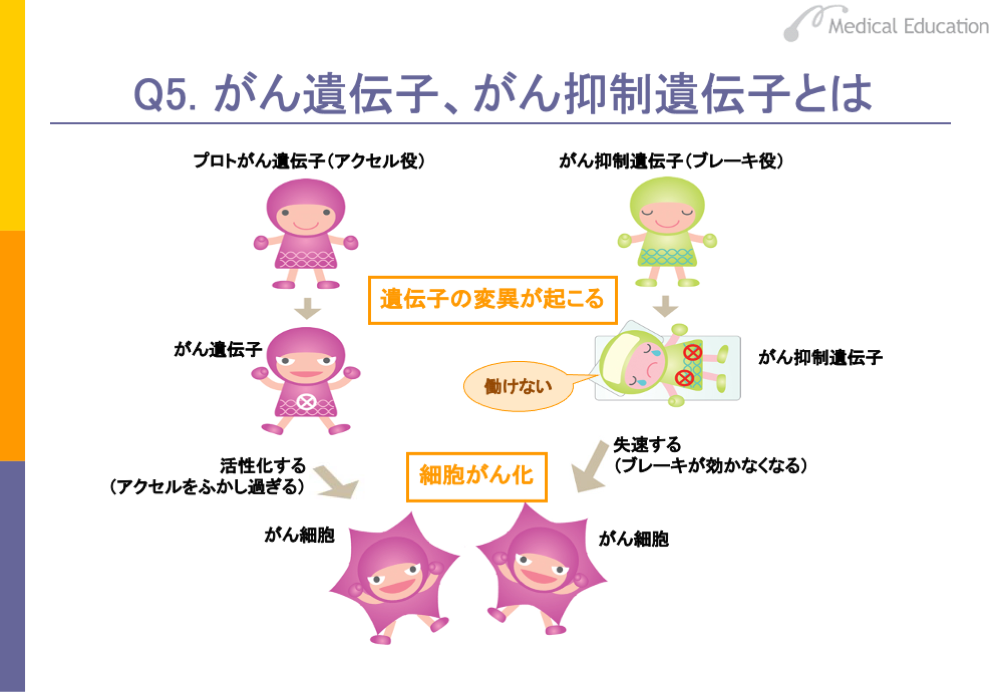
がんは、細胞のDNAが傷つき、遺伝子が変異することでできることは、これまでみてきたとおりです。実はこのとき、2種類の遺伝子が変化することが知られています。「がん遺伝子」と呼ばれるものと、「がん抑制遺伝子」と呼ばれるものです。
がん遺伝子は、人間の細胞の中に存在しているもので、ヒトの正常細胞の中にあるときは「プロトがん遺伝子(proto-oncogene)」といわれています。このプロトがん遺伝子が変異を起こすと、がん遺伝子へ変化します。ヒトの正常な細胞ががん細胞になる過程では、まずプロトがん遺伝子が変異を起こして、がん遺伝子が発現することから始まるといえます。
もう1つこの過程で重要なものに、がん抑制遺伝子があります。がん抑制遺伝子は、がんになることを止める遺伝子です。したがって、がん抑制遺伝子が変異を起こすと、細胞ががん化する過程を止められなくなります。
現在では、がん遺伝子が発現するだけではなく、がん抑制遺伝子が働かなくなるという2種類の遺伝子の変化が起こらなければ、がんにはならないと考えられています。つまり、がんになるには、がん遺伝子とがん抑制遺伝子の2つの遺伝子の変異が必要であるといえます。

がん細胞が増え続けるのはなぜでしょうか。正常な細胞では、ある程度増殖したところで増殖にストップがかかります。増殖にストップをかけているのは、p53などのがん抑制遺伝子です。がん抑制遺伝子が正常に働いていれば、がん遺伝子の働きは抑えられ、増殖は止められます。それに対して、がん化した細胞ではがん抑制遺伝子が働かなくなっています。そのため、がん遺伝子の働きが高まり、どんどん増殖する方向へ向かいます。
車にたとえれば、がん細胞の場合は、ブレーキに相当するがん抑制遺伝子が壊れています。また、アクセルに相当するがん遺伝子も壊れていて、アクセルが入りっぱなしの状態になっています。その結果、止まれという信号を無視して、どんどん走り続ける(増殖する)ということが起こります。

がん抑制遺伝子の中には、がんを抑制する際に非常に重要な働きをするp53という遺伝子があります。p53が正常な場合は、次の2つの働きによって、がんを抑制します。1つは、DNAの損傷が軽度の場合です。DNA が損傷すると、p53遺伝子が発現しp53というたん白質を作りますが、DNAの損傷が軽度な場合は、 p53たん白質が活性化し、DNA修復にかかわる遺伝子のスイッチを入れます。この遺伝子が呼び出されると、DNAの修復を行うたん白質ができて、傷ついたDNAが修復されます。もう1つは、DNAの損傷が高度な場合です。この場合は、活性化されたp53たん白質は、DNA損傷が高度であると判断し、アポトーシスという細胞の自己死を招く遺伝子のスイッチを入れます。その結果、細胞は死滅してしまいます。いずれの場合も、 p53遺伝子の働きにより異常な遺伝子はなくなります。
一方、損傷がp53遺伝子に起こった場合は、p53遺伝子が異常を起こし、異常なp53たん白質(ミュータント)を合成します。ミュータントのp53たん白質は、DNAを修復したり、アポトーシスを起こしたりすることができません。また、p53遺伝子は本来、細胞の増殖を抑制する働きも持っていますが、 遺伝子異常を起こすと、異常な遺伝子を持った細胞の増殖を止めることができなくなります。その結果、異常な遺伝子を持った細胞、すなわちがん細胞が増殖し、がんが進行してしまいます。
最近では、このようなp53遺伝子の働きが解明され、p53遺伝子はDNAを守る「ゲノムの守護神」と呼ばれています。
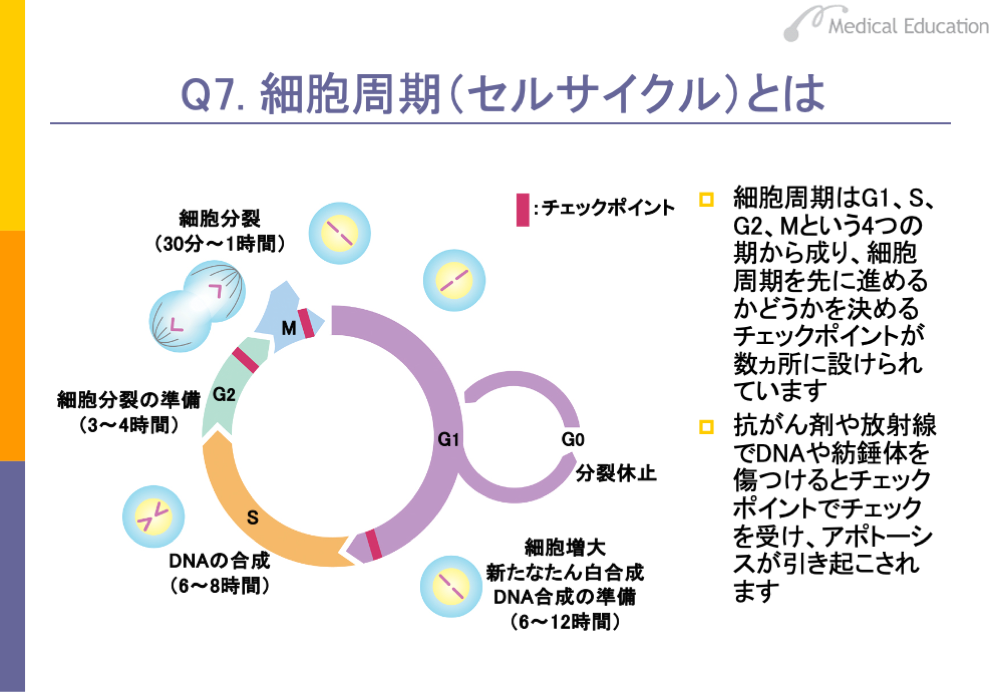
細胞が分裂して成長する1サイクルを時計周りの円グラフで示したものを、細胞周期といいます。G1期、S期、G2期、M期の4期に分けられます。
G1期では、細胞が大きくなるために必要なたん白質の合成およびDNA合成の準備が行われます。S期ではDNAの合成、G2期では細胞分裂の準備が行われ、M期で細胞分裂が行われます。細胞周期の途中には、何ヵ所かチェックポイントが設けられています。たとえばG1後期には、DNAをつくるためのたん白質が正常にできているか、DNAが傷ついていないかなどをチェックするチェックポイントがあります。ここで大きな働きをしているのがp53たん白質で、DNAに傷がついている場合は修復します。DNAの修復が正常にできていない場合は、G1期からS期への移行を止めます。
G2期のチェックポイントでは、合成されたDNAが正常かどうかがチェックされます。合成が中途半端な場合や、正確にコピーされていない場合などは、アポトーシスが引き起こされます。M期では、染色体を引っ張る紡錘体や細胞内の骨格を作っているたん白質がチェックされます。放射線や抗がん剤で「がん細胞が死ぬ」のは、これらにより傷つけられたDNAや紡錘体がチェックポイントでチェックされ、アポトーシスが引き起こされるためです。
また、G1期は細胞周期の中で一番長い周期ですが、これが非常に長くなる場合があります。これをG0期と呼んでいます。G0期にある細胞は分裂を休止して、休眠状態にあります。人間の細胞の大半はそれほど増殖しませんので、人間のほとんどの細胞はG0期にあると考えていいでしょう。がん細胞は、このG0期が短くてすぐにG1期に入ってしまい、どんどん増殖してしまうという性質を持っています。
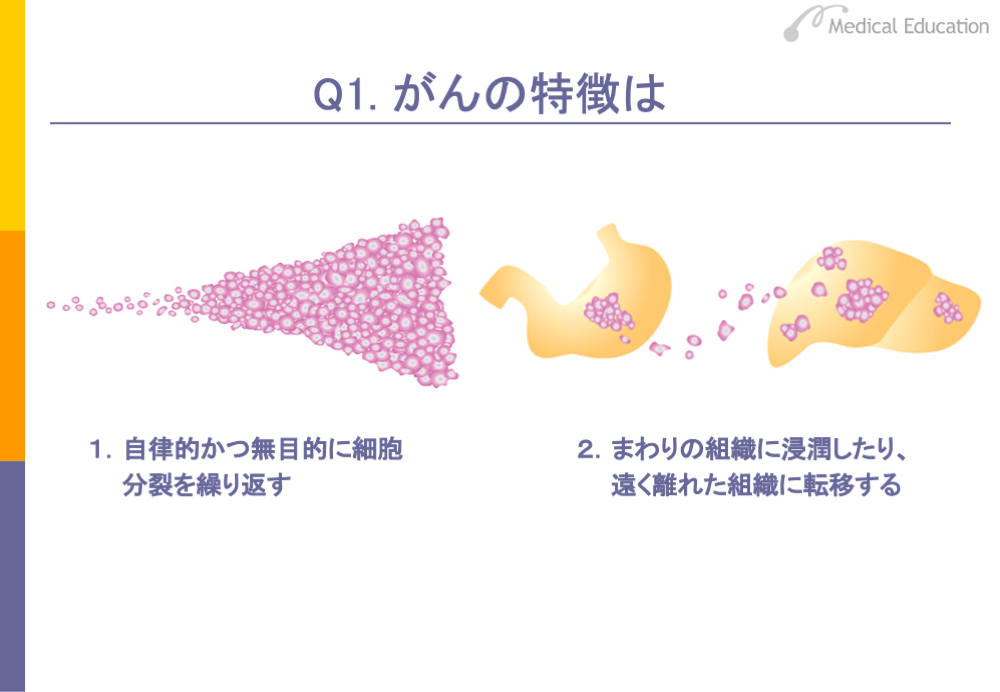
がんの特徴は、大きく2つに分けられます。1つは、身体を構成する細胞が生物学的性状の異なった異常細胞に変化し、自律的かつ無目的に細胞分裂を繰り返すことです。自律的とは、他からの規則・制限をいっさい受けずに増殖することであり、無秩序の増殖といえます。
2つ目の特徴としては、周りの組織に浸潤したり、遠く離れた組織に転移することがあげられます。つまり、がんは隣の組織に入り込んだり、飛び火したりして、そこで増殖するという特徴があります。これは、腫瘍を悪性と良性に分けた場合の悪性の特徴です。
一般にがんという言葉は、悪性腫瘍全体を指して用いられています。

がんには、いろいろな呼び方があります。語尾の~oma は「腫瘍」、すなわち腫れものを表します。たとえば、リンパ組織にできる悪性腫瘍は、悪性リンパ腫=malignant lymphomaと呼ばれます。英語でtumor(チューモア)は、ドイツ語ではツモールと発音しますが、これも「腫瘍」を意味します。脳腫瘍は英語ではbrain tumor、ドイツ語ではhirn tumor(ヒルンツモール)です。carcinomaはもともとラテン語ですが、肝細胞がんは英語でhepatocellular carcinomaと表記されます。語尾の~carcinomaという呼び方はよく使われています。
大半のがんは、英語では臓器名+cancerと表記されます。肺がんはlung cancerです。ただし、乳がんは胸のがんbreast cancerとなります。ドイツ語でも同様に臓器名+krebsと表記されます。胃がんはmagen krebs(マーゲンクレブス)、乳がんはmamma krebs(マンマクレブス)となります。
白血病は腫瘍のように塊状にならないので、血液の病気を表す~emiaで語尾が表記されます。白血病は、leukemia(またはleucemia)と呼ばれています。
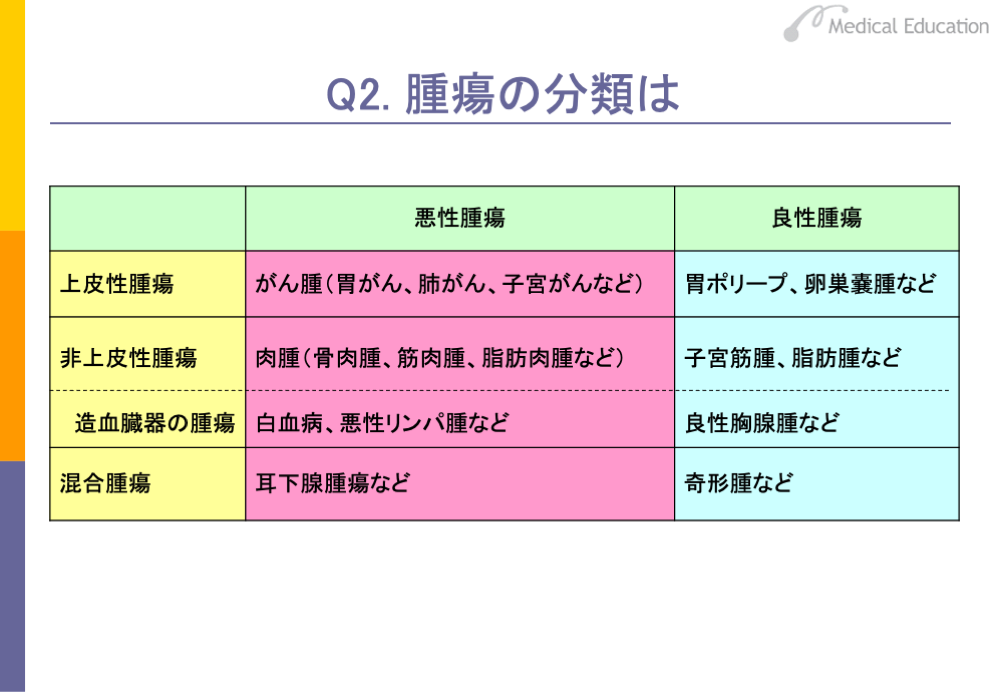
ここでは、腫瘍の分類についてみてみましょう。
最も知られている分類としては、悪性度に基づいた良性腫瘍と悪性腫瘍の分類があります。腫瘍による個体(患者)への侵襲が限られていて、生命の危険がないものを良性腫瘍といい、個体(患者)への侵襲が著しく、死に至る可能性の高いものを悪性腫瘍と呼んでいます。
また、腫瘍は体のあらゆる種類の細胞から発生することから、発生した組織の種類に基づいて、大きく上皮性腫瘍と非上皮性腫瘍に分けられます。上皮性腫瘍とは、からだを覆う皮膚や消化管、肝臓、腎臓、膀胱などの上皮組織から発生する腫瘍をいい、非上皮性腫瘍とは、脂肪、線維、筋肉などの軟部組織、血管、骨、造血臓器などから発生する腫瘍をいいます。このうち、造血臓器に発生する腫瘍は腫瘤をつくらないことから、造血臓器の腫瘍として分けられます。造血臓器から発生するものとして、白血病、悪性リンパ腫などがあります。また、上皮性と非上皮性が混在した場合は、混合腫瘍に分類されます。
スライドの表は悪性度と発生源に基づいて分類したものです。一般に「がん」という言葉は悪性腫瘍全体を指し、発生源が上皮性細胞・組織の場合はがん腫、発生源が非上皮性の細胞・組織の場合は、肉腫と呼ばれています。
本来、漢字で「癌」と書いた場合は上皮性の悪性腫瘍を指し、ひらがなの「がん」と書いた場合は、非上皮性のものを含んだ悪性腫瘍を指します。国立がん研究センターは「癌」だけではなく、骨肉腫や白血病等も扱うため「国立がん研究センター」とひらがなを含む表記をしています。

扁平上皮、腺上皮、移行上皮などの上皮性の細胞・組織から発生した悪性腫瘍のことをがん腫といい、血管、脂肪、筋などの間葉系、すなわち非上皮性の細胞・組織の悪性腫瘍のことを、肉腫といいます。
発生頻度は、がん腫が肉腫に比べて圧倒的に高く、がん腫は英語でcarcinoma、肉腫はsarcomaといいます。
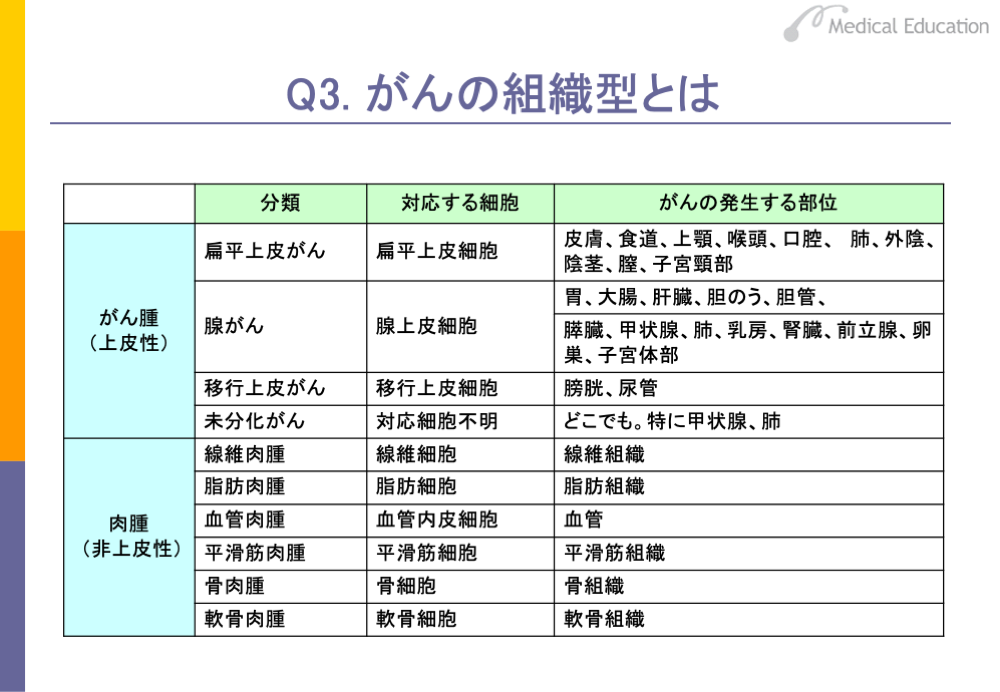
前にも述べたとおり、悪性腫瘍は、発生母体から、がん腫と肉腫に分類されます。さらに由来組織などに応じて細分類されます。それは組織型と呼ばれ、がんを扱う際の疾患単位となります。
がん腫は、扁平上皮がん、腺がん、移行上皮(尿路上皮)がんなどに分類されます。扁平上皮がんは、がん細胞が層をつくるように並び、腔の側に向かって角化していく性質を残しています。皮膚、食道などもともと重層扁平上皮で覆われている臓器ばかりでなく、加齢によって扁平上皮に置き換えられる子宮頸部や喫煙などによって線毛上皮が扁平上皮化する気管支にも発症します。
一方、分泌物が腺腔に分泌されるような腺構造をとるものは腺がんと呼ばれ、消化管、肺、乳腺、前立腺などから発生します。尿路に発生するがんは移行上皮に類似しており、移行上皮がんに分類されます。また、由来組織が定かでないものは未分化がんに分類されます。
他方、肉腫は、線維肉腫、脂肪肉腫、血管肉腫、平滑筋肉腫、骨肉腫、軟骨肉腫などに分類されます。
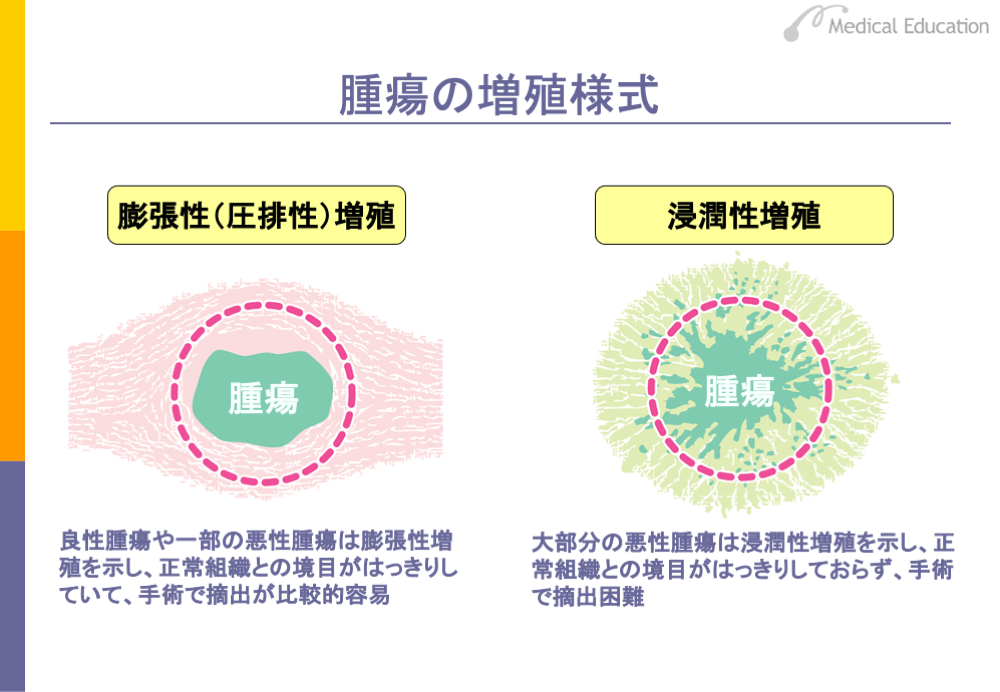
腫瘍は、自律的かつ無目的に細胞分裂を過剰に繰り返し増殖するのが大きな特徴です。増殖の仕方には、膨張性(圧排性)増殖と浸潤性増殖の2つがあります。
膨張性(圧排性)増殖は、細胞分裂を繰り返した細胞塊が1つの組織として容積を増大させ、周囲の健常組織を圧迫しながら増殖していく様式です。良性腫瘍や一部の悪性腫瘍がこの様式をとります。
他方、浸潤性増殖は、増殖した腫瘍細胞は1個ないし、複数個ごとに元の腫瘍塊から分離し、周囲の健常組織に潜り込み、あたかも腫瘍細胞が周囲の組織に浸み込むように増殖していく様式です。大部分の悪性腫瘍がこの様式をとります。
膨張性(圧排性)増殖の場合は、正常部分との境界が明瞭であり、手術による摘出も比較的容易ですが、浸潤性増殖では、摘出がしばしば困難になります。
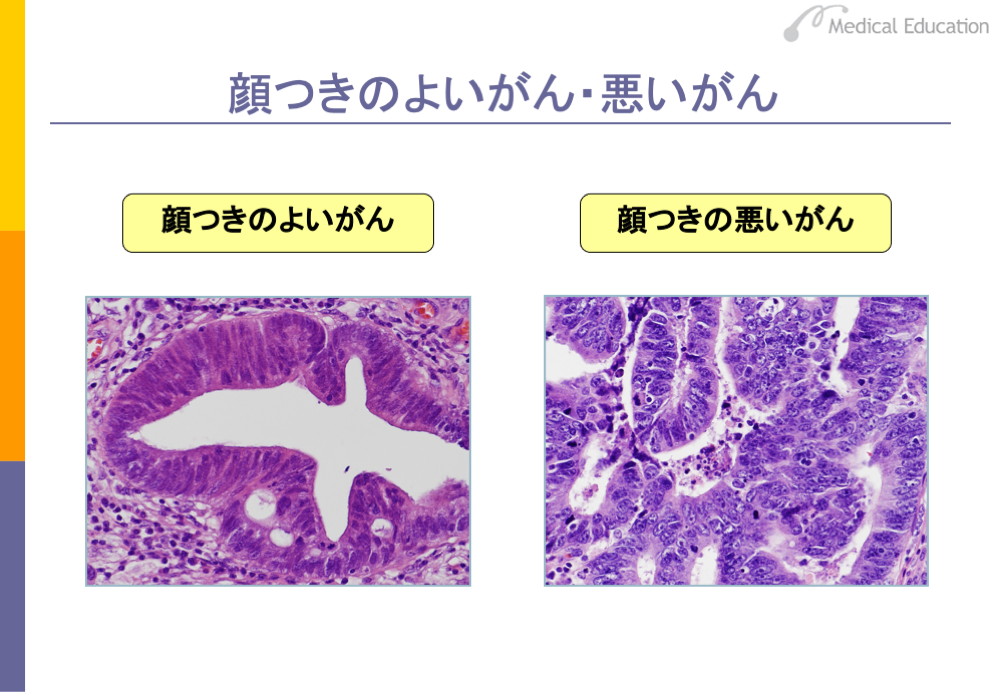
がんの病巣の組織切片を顕微鏡でみて、「顔つきのよいがん」とか、「顔つきの悪いがん」という表現を使う場合があります。「顔つきがよいがん」とは、スライドのように細胞の配列の乱れは少なく、正常に近い腺腔構造を維持しています。がん細胞の核や大きさも比較的そろっています。一方、「顔つきの悪いがん」は、細胞の配列は乱れ、腺腔構造は乏しくなっています。がん細胞の大きさも不ぞろいで、核の色も濃かったり、薄かったりします。つまり、「顔つきのよいがん」とは異型度の低いがんであり、「顔つきの悪いがん」とは、異型度が高いがんのことをいいます。がんの異型度は、一般的に悪性度と相関することが多く、異型度が高いほど悪性度が高い傾向がみられます。したがって、「顔つきの悪いがん」という表現は、悪性度の高いがんを意味しているといえます。
なお、悪性度とは、がんをもつ個体(患者)の予後に対する影響の程度を表すものです。つまり、患者の予後がよければ悪性度が低く、予後が悪ければ悪性度は高いと表現されます。 悪性度は、がん細胞のもつ発育速度、浸潤、転移のしやすさ、再発傾向などの影響を受けます。
がんの領域では、「異型度」という言葉もよく聞かれます。
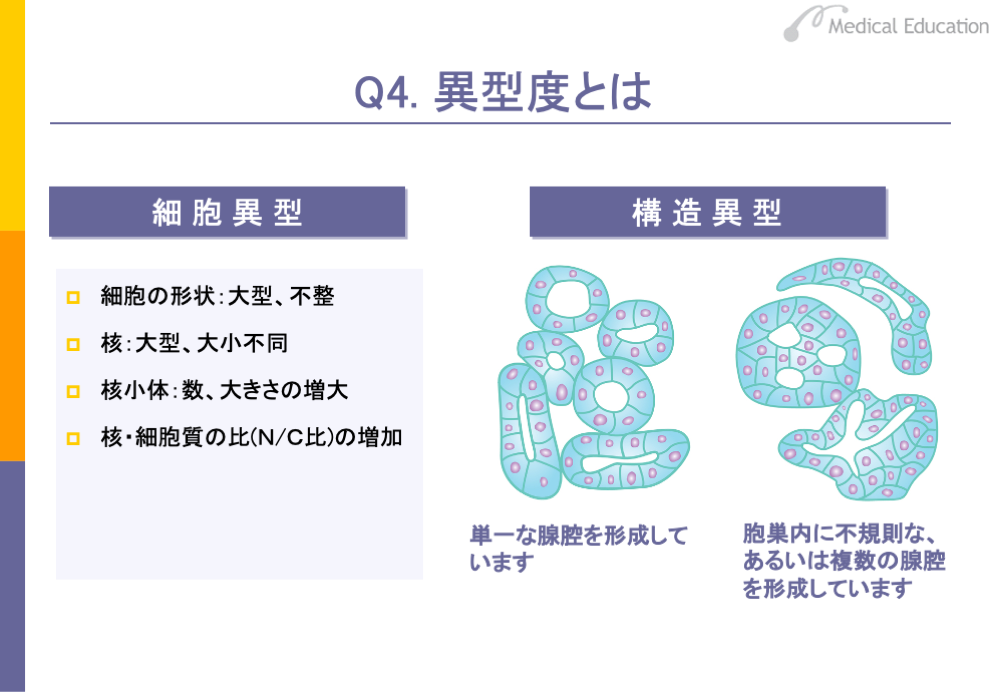
がんの細胞や組織のかたちは、正常の細胞や組織のかたちと比べるとさまざまな点で異なります。この異なることを異型性と呼び、正常の細胞や組織からどのくらいかけ離れているかをみたものを、異型度といいます。
異型性は、大きく細胞異型と構造異型に分けられます。細胞異型は、核のあり方が重要です。異型度の高い細胞では、核は大型で、輪郭の形は不整になりやすく、核の中身は濃く染まり、細胞質は狭くなり、核・細胞質の比率(N/C比)は増加します。また、核小体は大きくなり数も増えます。
一方、構造異型は、細胞の配列の乱れや組織の構造に着目したものです。スライドのように異型度が軽度な腺がんでは、正常に近い、きれいな腺腔構造が残っています。ところが異型度が高度になると、腺腔構造が壊れてしまい、まったく何もない、ただがん細胞が集まっているだけの状態がみられます。
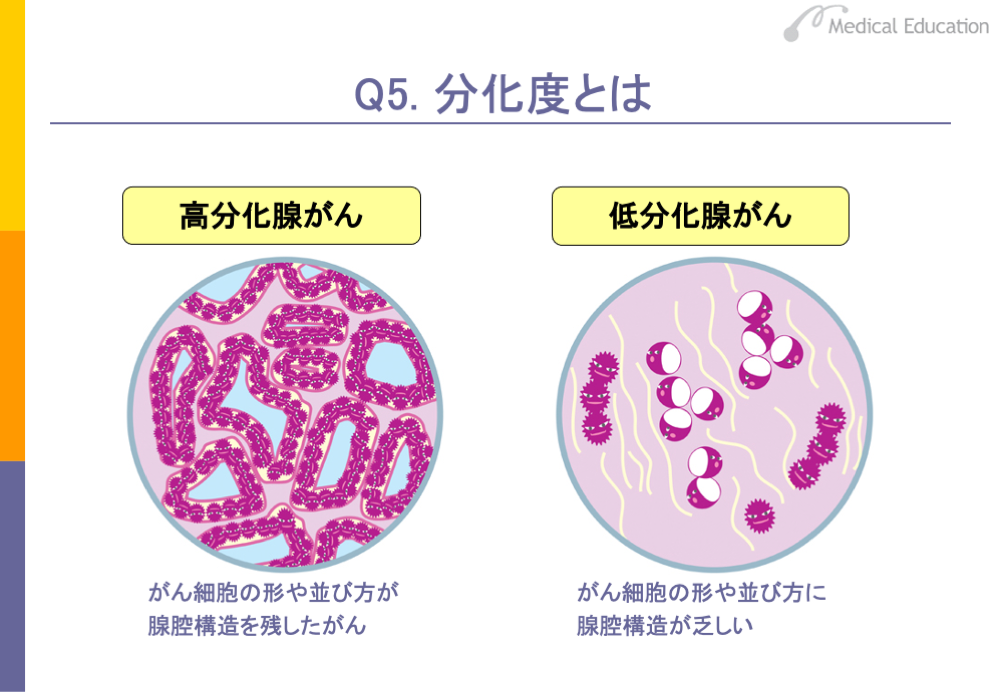
がんの領域では、高分化とか低分化という言葉がよく聞かれます。これは分化度、すなわち、がん細胞が発生したもとの細胞や組織に似ている程度を表しています。非常に似ている場合は「高分化」、似ていない場合は「低分化」、中程度の場合は「中分化」といいます。
胃がんなどの腺がんでは、腺腔構造をどの程度保っているかで、分化度を分けています。スライドのように高分化のがんは、腺腔構造はある程度保たれています。一方、低分化のがんは腺腔構造が乏しく、がん細胞が散らばっている状態です。
一般的に分化度は、悪性度に逆相関しているといわれています。つまり、高分化のがんは悪性度が低く、低分化のがんは悪性度が高いという傾向がみられます。
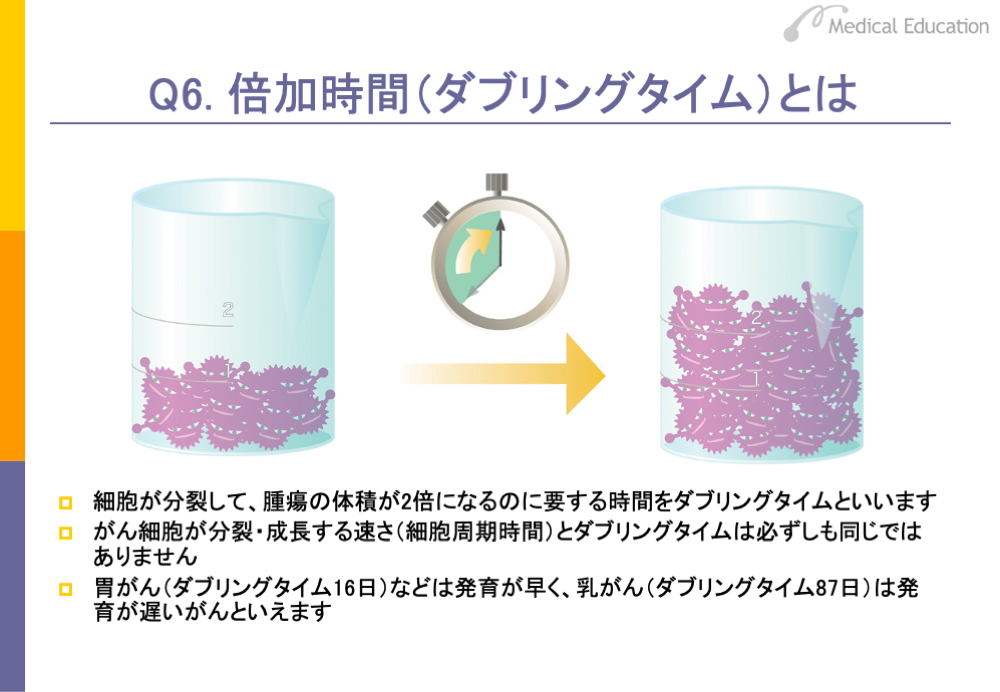
細胞が分裂して、腫瘍の体積が2倍になるのに要する時間を「ダブリングタイム(doubling time)」といいます。日本語でいうと倍加時間、倍増時間です。細胞は、細胞周期のスライドでみたとおり、細胞周期を1回転することで数が倍になります。しかし、がん細胞が分裂・成長する細胞周期の時間とダブリングタイムは、必ずしも同じではありません。
また、ダブリングタイムは、がんの種類によって異なります。たとえば、胃がんなどは比較的ダブリングタイムが短く、乳がんなどは長いことが知られています。増殖の早いがんはダブリングタイムが短く、増殖の遅いがんはダブリングタイムが長いということが理解できると思います。
ダブリングタイムは、悪性度の比較、判定、予後の判定、治療効果の評価などに用いられます。

浸潤とは、増殖した細胞が正常境界を突破することをいいます。具体的には、がん細胞は、上皮下の結合組織の抵抗の弱い部分である組織のすきま、細胞間隙、血管・リンパ・神経周囲の粗の部分に沿って広がっていきます。浸潤した部位では、がんはさらに分裂を続けるために、新しい塊が形成され、新しい塊の中からも分離して浸潤性に増殖していく細胞が出現します。このように、浸潤と増殖を繰り返しながら、がんは広がっていきます。もし、血管やリンパ管の中にがん細胞が入ると転移を起こす第一歩となります。
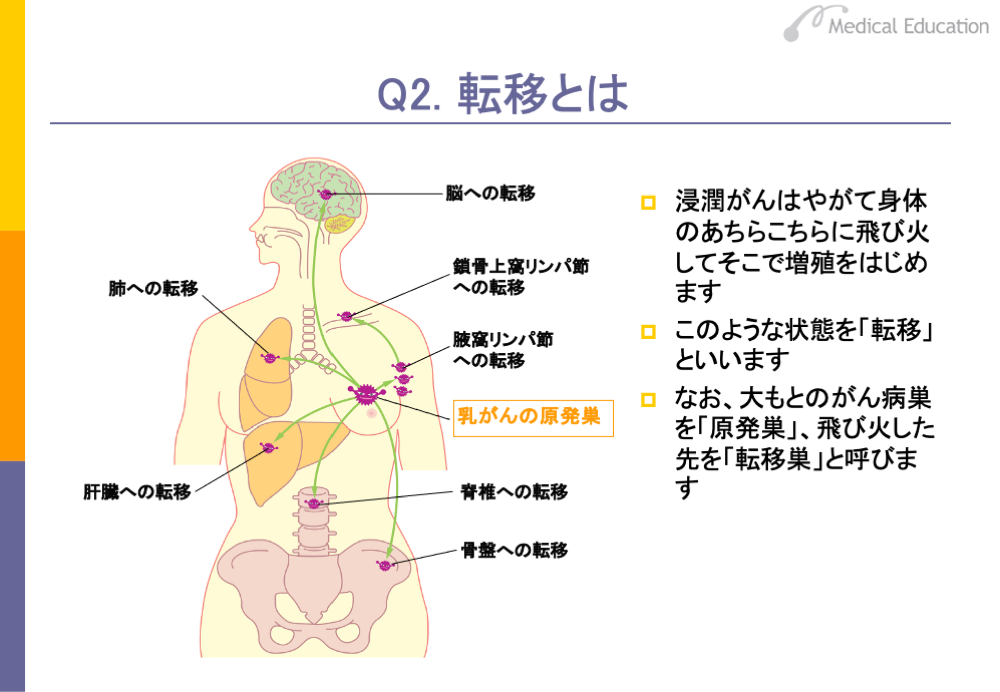
転移とは、がん細胞が身体のいろいろなところへ一定の経路によって飛び火することです。飛び火するもととなったがん組織を「原発巣」、飛び火した先の組織を「転移巣」と呼んでいます。
たとえば、乳がんの場合は、腋窩リンパ節等のリンパ節に転移したり、肝臓、肺、場合によっては脳や骨髄等の他臓器に転移します。このように転移によって、身体の広範囲にがん細胞はばらまかれた状態になります。
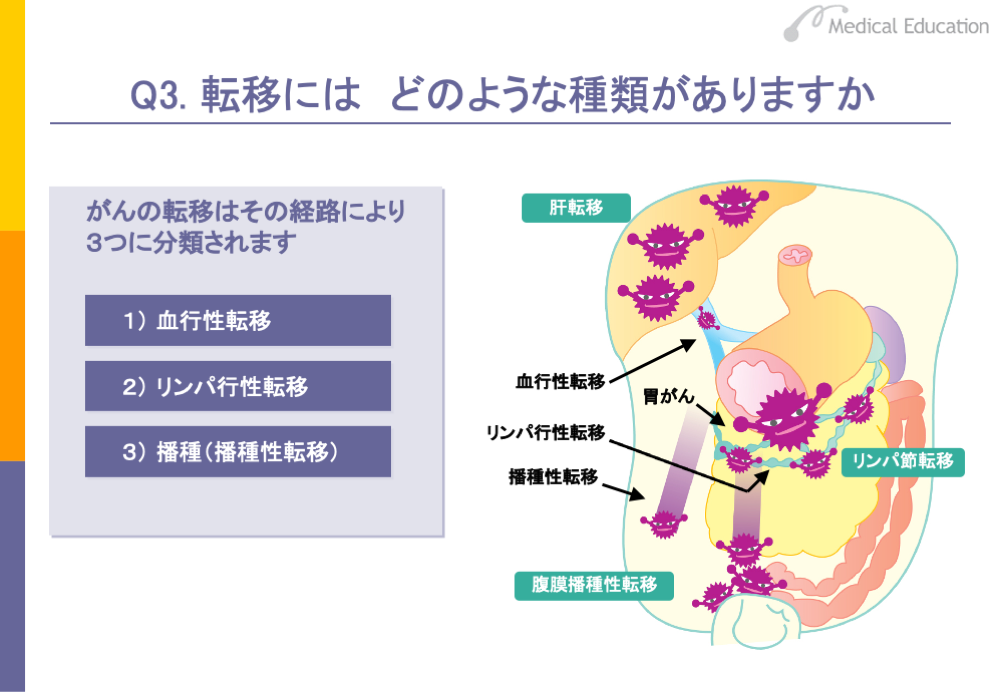
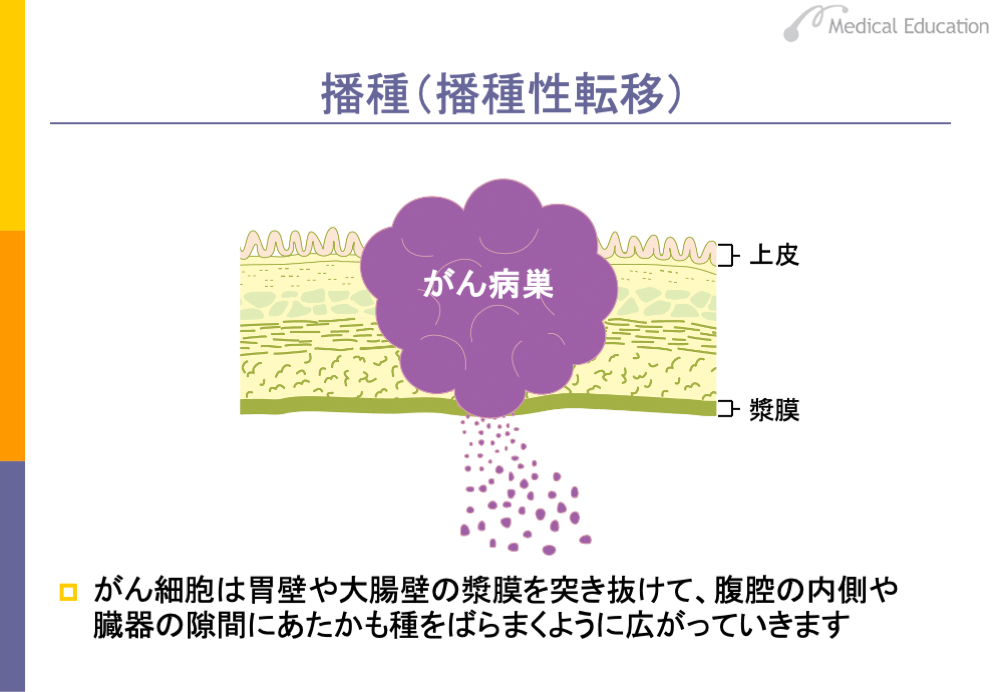
転移の経路については、現在、3つの経路が知られています。1つは血行性転移です。2つ目はリンパ行性転移、もう1つは播種(播種性転移)です。
スライドは胃がんの例です。胃にできたがん細胞は血行性転移により肝転移を起こしたり、播種によって腹膜播種等を起こします。
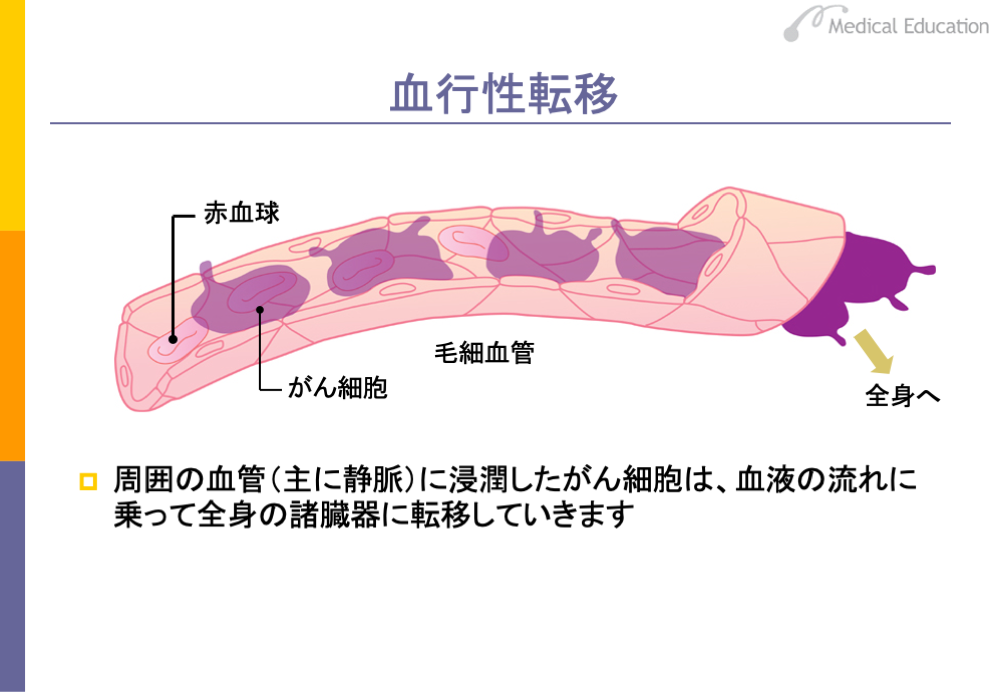
まず、血行性転移についてみてみましょう。上皮にできたがんが周囲の健常組織に浸潤し、毛細血管や小静脈の内腔にも達します。
がん細胞はまず、血管に侵入し、スライドのように、血液中に遊離し、血液の流れに乗って全身にばらまかれ、いろいろな臓器にたどりつき、そこに着床して大きくなります。この大きくなったものを転移巣と呼んでいます。
このような血行性転移が完成するためには、がん細胞は血管壁や組織を破壊するためのたん白分解酵素や、遠くの血管に付着するための物質をつくったり、過酷な環境においても育っていく旺盛な増殖能力を有する必要があります。
血行性転移が生じると外科的治療が困難になる場合が多く、肉腫では一般的にリンパ行性転移より血行性転移の頻度のほうが高いとされています。

血行性転移では、がん細胞が血流に乗って運ばれ、離れた部位で増殖します。そのため、静脈血が流れ込む肺や肝臓は、血行性転移を起こしやすい臓器として知られています。胃がん、結腸がん、すい臓がんなどでは、胃・結腸・膵臓の静脈血が門脈に流れ込んでいるために、がん細胞が門脈を経て肝臓に運ばれ、そこで転移巣を形成します。一方、直腸がんのような静脈血が肝臓を経ずに直接、下大静脈に運ばれる場合は、肺に転移巣をつくりやすいといえます。
また、がんによっては、好んで転移する場所があります。たとえば、乳がん、前立腺がんは高率に骨転移を起こし、脳転移の原発巣はほとんど肺です。
骨転移を起こすと、非常に激しい痛みが生じるため、がん末期の骨転移の患者さんの場合は、この疼痛をいかに抑えるかが治療のポイントとなります。
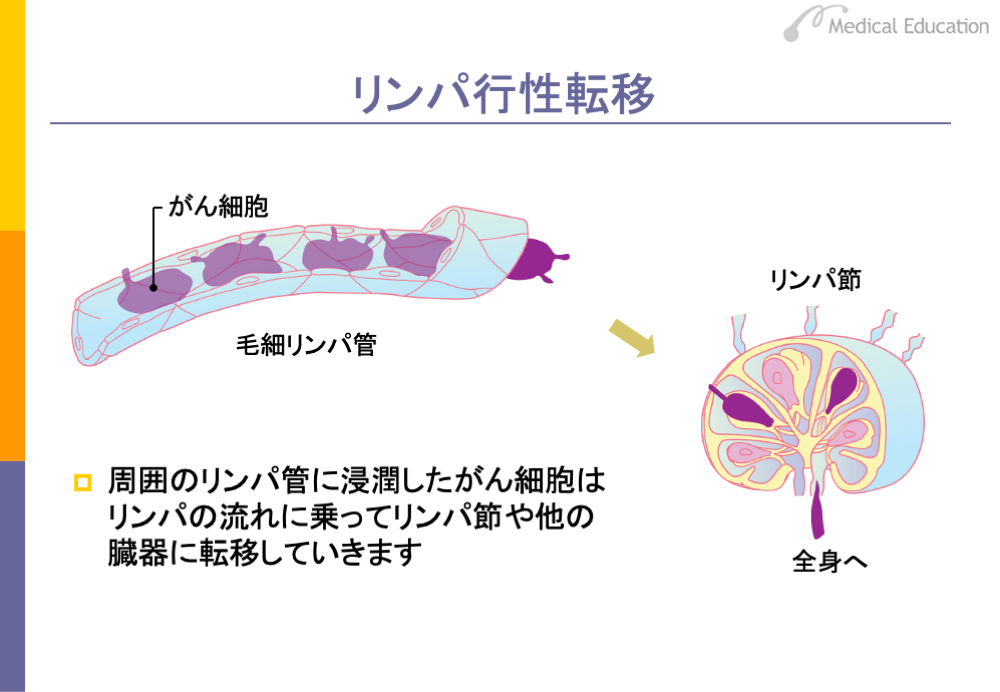
リンパ管にがん細胞が侵入すると、がん細胞はリンパ管内のリンパ液の流れに乗って、リンパ節などで、新たな増殖巣を形成します。これはリンパ行性転移と呼ばれています。リンパ行性転移は、原則的に解剖学的なリンパの流れに沿って進んでいきます。つまり、はじめにがんが発生した臓器のすぐ近くのリンパ節(局所リンパ節、領域リンパ節、所属リンパ節)に転移巣を形成します。そして次々に離れたリンパ節に転移するようになります。一般にがん患者の予後は、このリンパ節転移の進行の程度によって悪くなるといわれています。がん腫、肉腫ともにリンパ行性転移を示しますが、頻度はがん腫のほうが高いとされています。
また、静脈とリンパ管を比べると、リンパ管のほうが内皮細胞の隙間が少し緩くなっています。したがって、静脈に比べてリンパ管のほうが、がんが侵入しやすいことから、リンパ行性転移のほうが血行性転移より先に起こります。一般的には、がんの比較的早い段階からリンパ節転移が出現します。